こんにちは、望クリニック副院長・AKA-博田法指導医の住田憲祐です。
みなさんは間欠性跛行という症状をご存知ですか?
歩くと足腰に痛みや痺れが起こり、少し休憩すると回復してまた歩ける。歩行時にこれを繰り返すという症状を間欠性跛行といいます。

整形外科の病気では、腰部脊柱管狭窄症(以下、狭窄症)や腰椎スベリ症(以下、スベリ症)で見られる症状です。
間欠性跛行は、1度に歩ける距離に個人差があります。
10m位で痛みや痺れを感じる方から20分位までなら大丈夫な方まで様々です。
また、1回に休む時間も、1度前屈みになれば回復する方から数分の休憩が必要な方までいらっしゃいます。
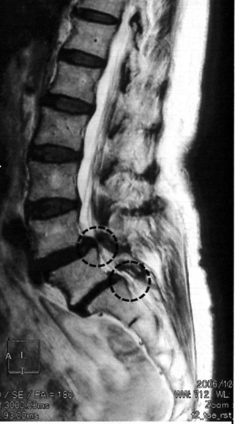
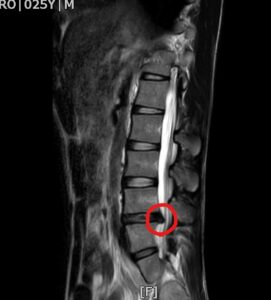
一般的な整形外科では、間欠性跛行があり、MRIで脊柱管が狭くなっていると狭窄症、腰椎がズレているとスベリ症と診断されます。
狭窄症は老化により背骨の神経の通り道が狭くなり、神経を圧迫する病気です。
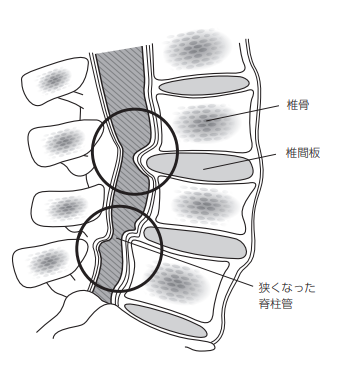
スベリ症は何らかの原因により腰椎がズレてその中を通る神経を圧迫する病気です。

どちらも神経が障害されて痛みや痺れを感じていると考えられています。
整形外科へ行くと、最初のうちは症状を抑えるための薬が出されます。
それで改善すればよいのですが、良くならないと最終的には手術をすすめられることがあります。狭窄症では狭くなった脊柱管を広げ、スベリ症であればズレた腰椎を元の位置に戻します。
しかし、その前に重要なのは、本当に神経が障害されていることが原因か?ということです。
間欠性跛行は狭窄症やスベリ症の特徴的な症状とされているため、MRIで神経が圧迫された様に写ると、そのように診断されることがあります。
しかし、無症状でもMRIを撮ると狭窄していたり、腰椎がすべっている方はたくさんいらっしゃいます。
このことから、私は間欠性跛行の原因は、主に以下の2つがあると考えています。
①狭窄症やスベリ症のような神経の障害によるもの
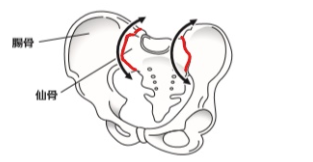
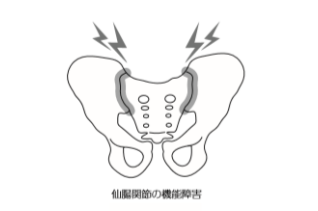
②仙腸関節の機能障害によるもの
しかし、②の関節機能障害という考え方はまだ新しい考え方で、整形外科の医師でも知らない方が多数います。
そのため、本当は②関節機能障害が原因のものも、①の神経の障害として手術してしまうことがあります。
もし、間欠性跛行の原因が関節機能障害の場合、手術で脊柱管を広げたり、腰椎のズレを治しても良くなりません。
私は①か②の見極めにAKA-博田法を受診することをおすすめします。
なぜなら、間欠性跛行に悩む患者さんの原因は①よりも②の方の方がずっと多いためです。
そして、AKA-博田法で症状が楽になれば、その間欠性跛行は関節機能障害が原因です。
この場合、AKA-博田法で治療を続けると、さらに良くなることが期待出来ます。
しかし、一定期間AKA-博田法で治療しても間欠性跛行が改善しない場合は、狭窄症やすべり症が原因となっている可能性があるため、手術等の治療をおすすめします。
望クリニックでも、年間で数人程度、手術や再検査をおすすめすることがあります。
間欠性跛行があり、狭窄症やすべり症と診断され手術をすすめられても、手術の前にAKA-博田法で再診断すると良いでしょう。
最後に、間欠性跛行があり、①と診断されて手術をしても良くならなかった方の場合、間欠性跛行は②関節機能障害が原因であった可能性があります。
「手術で治らなかったから…」とあきらめるのではなく、AKA‐博田法で再診断してみるのもいいではないでしょうか。