こんにちは、望クリニック副院長・AKA-博田法指導医の住田憲祐です。
今日は変形性膝関節症についてお話し致します。
厚生労働省によると、国内の変形性膝関節症患者数は推定で約3000万人です。
日本の高齢者(65歳以上)人口は、3588万人(2019年9月15日現在)なので、該当する方は多い病気と言えるでしょう。
この病気の主な症状は痛みです。他に関節の変形や腫れ、水が溜まることもあります。
一般的には、軟骨がすり減って骨と骨がぶつかり、炎症を起こして痛むと言われています。
レントゲン写真を撮ると、軟骨がすり減り、関節の隙間が狭くなって見えます。
治療は保存療法と手術があります。
保存療法では、運動療法、薬物療法(ステロイドやヒアルロン酸の注射)、物理療法、装具療法(サポーターなど)があります。
太ももの筋肉を鍛えるトレーニングや、ストレッチ体操は運動療法としてよく知られています。

このブログを読んでいる方は、きっとこれらの方法では良くなっていない方でしょう。
痛みが長期化して、膝が硬くなり正座が出来ないという方もいらっしゃると思います。
これは痛みが続くことで、少しずつ膝が固まってしまうためです。
膝が固まり始めると、日常生活はさらに不自由になります。
しゃがむ動作が難しくなったり、膝が伸び切らないことで左右の脚の長さに差が生じ、歩く時に左右へ揺れるようになったりします。
なにより痛くて出来ないことが増えてしまいます。
こうして痛みが増し、良くならないと、医師からは手術を勧められることがあります。
膝を人工の関節に替える手術はご存知の方もいらっしゃるでしょう。
他に、関節内を掃除する関節鏡手術、脛の骨を切って角度を変えることで負担を軽減させようという骨切り術もあります。
手術で良くなる方はいらっしゃいますが、出来れば手術をせずに良くしたいものです。
本当に手術しかないの?
いろいろ治療しても良くならず、整形外科医に「手術しかない」と言われれば、患者さんもそう思うでしょう。
すり減った軟骨は通常再生しないため、このままでは治る希望がないためです。
しかし、変形性膝関節症の痛みの原因には、整形外科医も知らない病気があります。
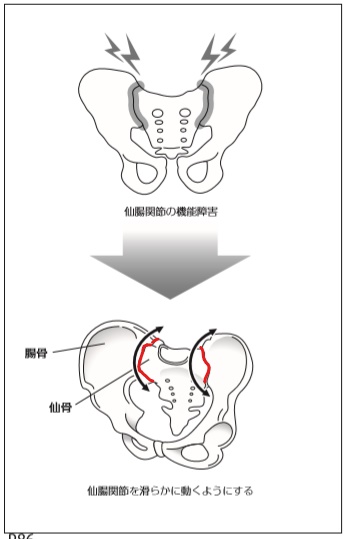
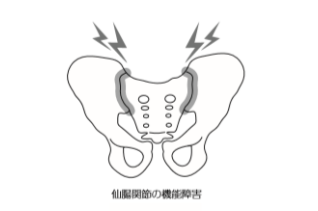
それが関節機能障害です。
関節機能障害とは、目に見えない関節のなかの微細な動き(これを関節包内運動という)が悪くなり、滑らかに動かなくなっている状態です。
これが起こると、痛みやしびれ、こりといった様々な症状を発症します。
変形性膝関節症と診断された痛みのなかには関節機能障害が原因のものが少なからずあります。
しかし、この病気はレントゲンやMRIには写らないこともあり、整形外科の医師にはあまり知られていません。
そのため、本当は関節機能障害が原因の痛みでも、レントゲンやMRIでわかる半月板や軟骨のすり減りを痛みの原因と考える傾向があります。
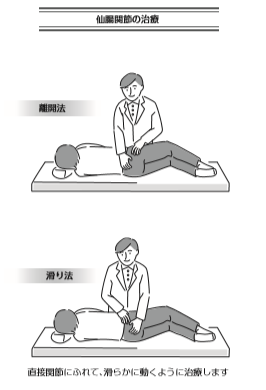
望クリニックでは、関節機能障害の治療法としてAKA-博田法を行っています。
変形性膝関節症の場合、一般的には膝が悪いから膝が痛いと考えます。
しかし、AKA-博田法ではそのように考えません。
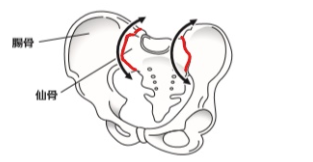
膝の痛みも、まずは骨盤にある仙腸関節の機能障害が根本の原因と考えます。
仙腸関節の機能障害が原因で、膝に痛みを発症しているという考え方です。

そのため、治療は仙腸関節から行います。

AKA-博田法で良くなれば、その痛みは仙腸関節の機能障害が原因であると診断します。
この様に、原因(この場合、仙腸関節)と離れた部位に起こる痛み(この場合、膝痛)のことを関連痛といい、
仙腸関節の機能障害が原因で起こるため、仙腸関節原性の関連痛と言います。
私の経験では、変形性膝関節症と言われた痛みの多くがこれに該当します。
AKA‐博田法で治療すると膝の痛みが良くなったり、膝に溜まった水が引いたり、膝が柔らかくなる方が数多くいらっしゃいます。
こうして、痛みを抑え込めれば手術は回避できるでしょう。
筋力トレーニングやストレッチ体操は痛みが良くなってから
一般的な整形外科では、変形性膝関節症の方に、太ももの筋肉を鍛えたり、膝のストレッチ体操をすすめることがあります。
筋力を鍛えて膝関節への負担を減らしたり、ストレッチ体操をして膝が硬くなるのを防ぐのが目的です。
しかし、AKA-博田法ではその様に考えません。
むしろ、そういった運動を控えるようにお願いしています。
確かに、筋力は強い方が良いし、膝関節も柔らかい方が良いでしょう。
しかし、痛い部分は鍛えても筋肉があまりつきません。また、鍛える体操が膝への負担となり痛みが悪化することがあります。
ストレッチ体操も、ストレッチをしたその時は柔らかくなっても、時間が経つと元の硬さに戻ります。
膝は痛みが原因で固まることがあるためです。
なかには、痛みを抱えた状態でストレッチ体操を繰り返すうちに、少しずつ硬さが進行するケースもあるのです。
共通している点は、痛みが良くなっていないのに運動しているということです。
運動をして症状が悪化してしまった方をたくさん見てきました。
筋力トレーニングやストレッチ体操は痛みが良くなってから行うと良いでしょう。
半月板や軟骨のすり減りは痛みの原因ではない?
40歳を過ぎると関節の老化が始まり、65歳を超えると痛くない方でも軟骨はすり減っています。
しかし、加齢により半月板や軟骨がすり減っていても痛くない人はたくさんいます。
つまり、これらのすり減りは、痛みの有無とは一致しないだけでなく、そもそも痛みの原因でないことが多いのです。
AKA-博田法で治療して痛みが良くなった後も、半月板や軟骨はすり減ったままです。
痛みを治すには軟骨を再生するのではなく、関節機能障害の治療が必要な場合があります。
様々な治療をためして良くなっていない方、手術を考えている方は、これまでの治療法とは視点を変えて、関節機能障害を治療してみるのも良いでしょう。