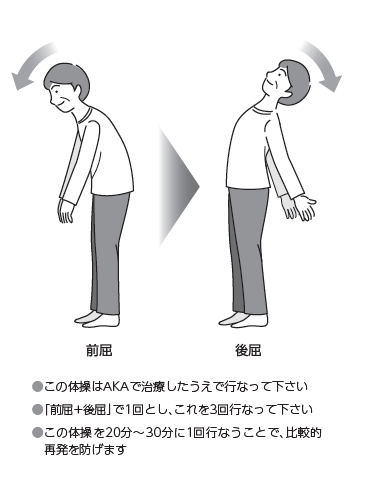
こんにちは、望クリニック副院長・AKA‐博田法指導医の住田憲祐です。
「寝る時はどういう姿勢が良いの?」
これは、時々あるご質問です。
寝る姿勢には習慣や好みもあるため、「こうでなくてはダメ」という姿勢はありません。
今回は、仙腸関節に加わる負担という視点から、寝る時の姿勢についてお話し致します。
それぞれの姿勢にポイントがあるため、参考にしてみてください。
仰向け寝
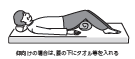
仰向けで膝を伸ばして寝ると、骨格の構造上、床から腰へ突き上げられる方向の力が加わりやすくなります。
そのため、膝の下にタオルの様なものを丸めて入れ、膝を少し曲げた状態で寝ることをオススメ致します。
横向き寝
望クリニックでおススメしている「仙腸関節への負担が最も少ない姿勢」です。
左右いずれかのうち、痛い側(症状の辛い側)を上にして、横向きで膝を曲げて寝るのが良いでしょう。
就寝時、気がついた時はその姿勢を取るようにして下さい。
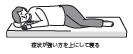
また、左右両側ともにつらい方は、こまめに寝返りをするようにして下さい。
☆痛い(症状がよりつらい)側を下にした方が楽な場合や、習慣として寝る姿勢が決まっている場合は、無理に変更する必要はありません。
うつ伏せ寝
仙腸関節に良くない姿勢です。
うつ伏せでないと眠れないという方以外はお勧めしません。
睡眠中は姿勢を自覚出来ません。
また、座位や立位に比べると仙腸関節への負担は少ないため、あまり気にする必要はありません。
痛みを治すという視点では、寝る時の姿勢よりも起きている時間帯にどのように過ごすかの方がずっと重要です。
寝る姿勢については知識として知っておいて、あとはちょっと気をつける程度で良いと思います。